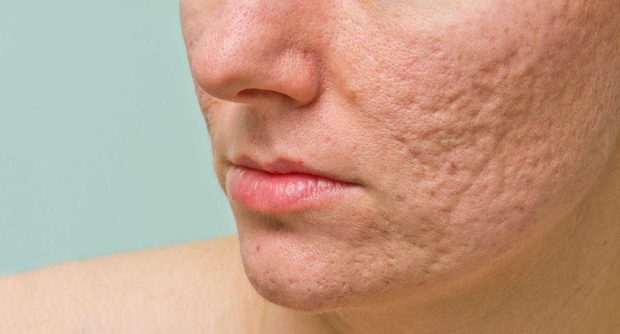
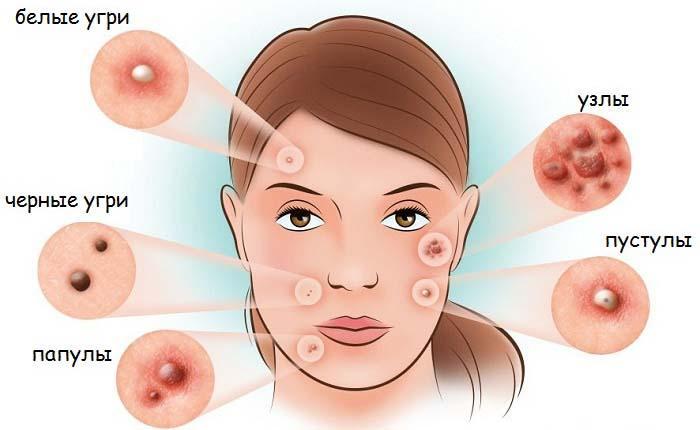
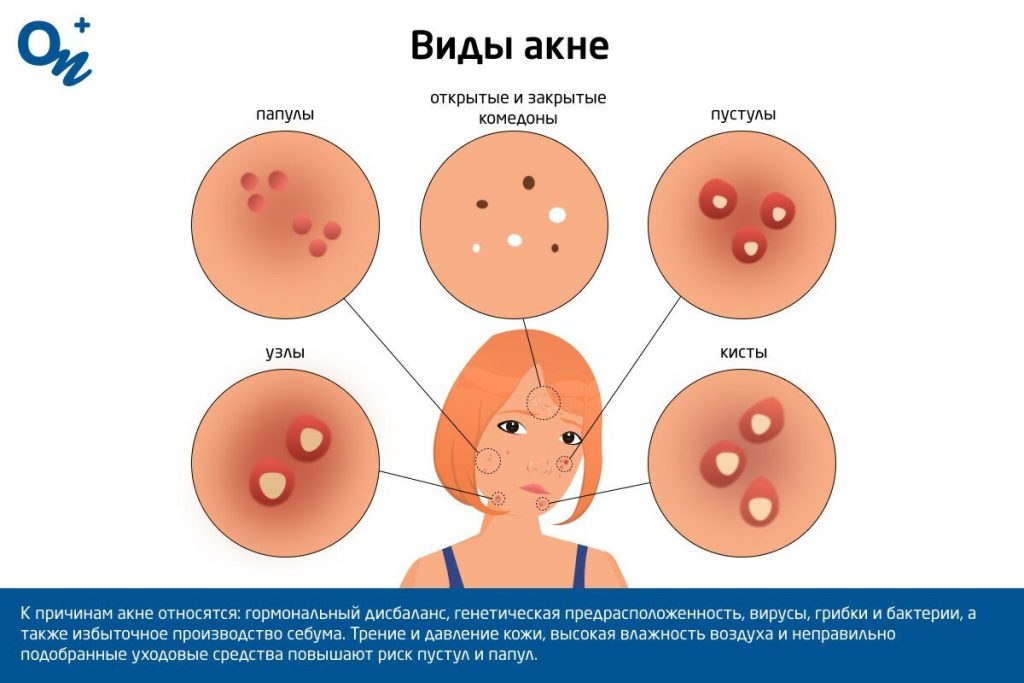
Проблемная кожа у подростков и взрослых — это не просто косметический дефект, а серьезное дерматологическое заболевание, требующее комплексного подхода и внимания специалистов. В основе большинства высыпаний, особенно в юном возрасте, лежит акне. Так что такое акне? Это хроническое воспалительное заболевание сальных желез и волосяных фолликулов, которое проявляется в виде комедонов (черных и белых точек), папул, пустул (воспаленных прыщей), узлов и кист. Оно возникает из-за закупорки протоков сальных желез избытком кожного сала (себума) и отмершими клетками кожи, что создает идеальную среду для размножения бактерий Cutibacterium acnes (ранее Propionibacterium acnes).
История изучения и откуда пошла наука
Изучение кожных заболеваний, или дерматология, является одной из древнейших отраслей медицины. Упоминания о кожных недугах, похожих на акне, встречаются еще в древнеегипетских папирусах. Сам термин «акне» имеет греческие корни, предположительно от слова «acme», означающего «пик» или «расцвет», что иронично указывает на период полового созревания, когда болезнь проявляется наиболее ярко.
Систематическое изучение акне началось в XIX веке. Австрийский дерматолог Фердинанд фон Гебра считается одним из отцов-основателей современной дерматологии. Он был одним из первых, кто классифицировал кожные болезни на основе их внешних проявлений. Однако настоящий прорыв в понимании механизмов развития акне произошел в XX веке с развитием микробиологии и эндокринологии. Ученые установили ключевую роль гормонов (в частности, андрогенов), бактерий и генетической предрасположенности в развитии заболевания. Это позволило перейти от симптоматического лечения, направленного лишь на устранение видимых прыщей, к патогенетической терапии, воздействующей на сами причины болезни.
Причины возникновения и связанные заболевания
Акне — это многофакторное заболевание. Нельзя выделить одну-единственную причину, обычно это сочетание нескольких факторов:
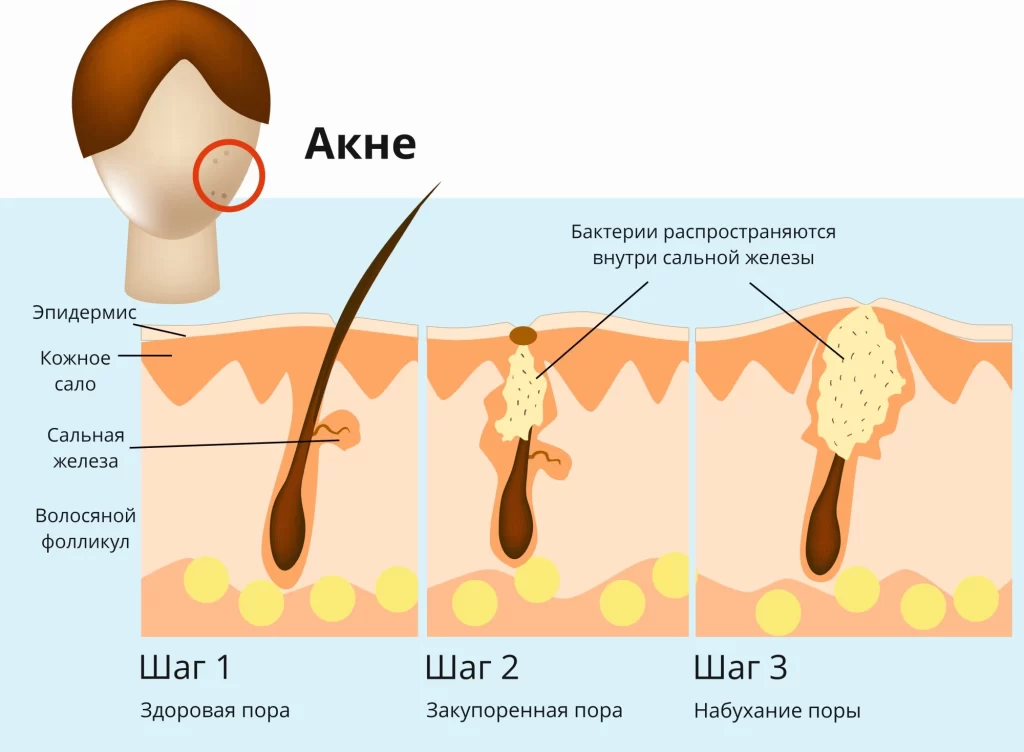
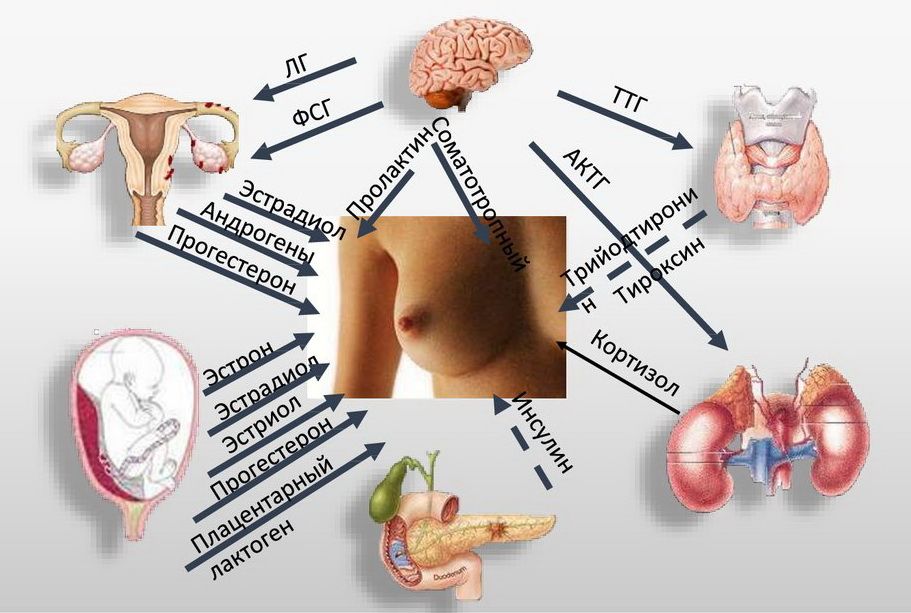
- Гиперпродукция кожного сала: Под влиянием андрогенов (мужских половых гормонов, которые в норме есть и у женщин) сальные железы начинают работать в усиленном режиме.
- Фолликулярный гиперкератоз: Нарушение процесса обновления клеток в устьях волосяных фолликулов. Отмершие клетки не отшелушиваются, а скапливаются, смешиваются с себумом и образуют пробку — комедон.
- Размножение бактерий C. acnes: Эти бактерии являются частью нормальной микрофлоры кожи, но в безкислородной среде закупоренного фолликула они начинают активно размножаться, вызывая воспаление.
- Воспалительная реакция: Иммунная система реагирует на продукты жизнедеятельности бактерий, что приводит к покраснению, отеку и образованию гнойных элементов.
Помимо этих основных механизмов, спровоцировать или усугубить течение акне могут:
- Генетическая предрасположенность: Если у родителей было акне, вероятность его появления у детей значительно выше.
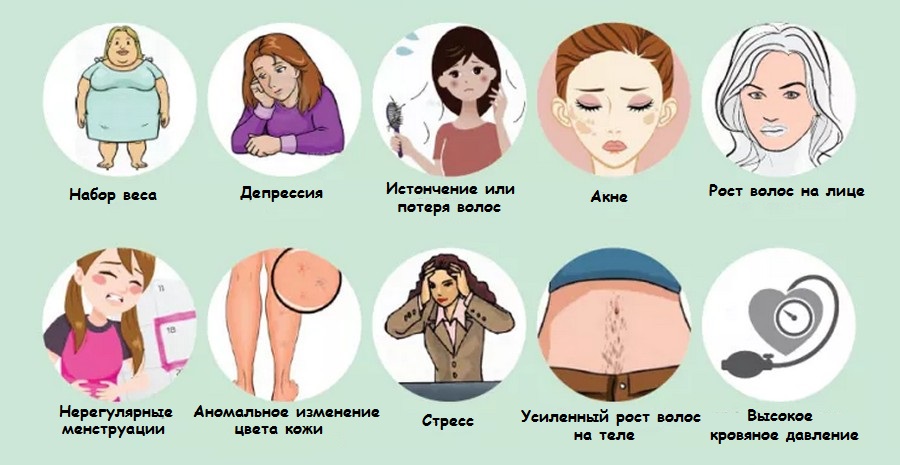
- Гормональные колебания: Подростковый возраст, менструальный цикл у женщин, беременность, синдром поликистозных яичников (СПКЯ).
- Стресс: Кортизол, гормон стресса, может стимулировать выработку кожного сала.
- Неправильное питание: Продукты с высоким гликемическим индексом (сладкое, мучное) и цельное молоко у некоторых людей могут провоцировать высыпания.
- Неправильный уход за кожей: Использование комедогенной косметики, агрессивное очищение спиртовыми лосьонами, которое разрушает защитный барьер кожи.
- Прием некоторых медикаментов: Например, стероидов, противоэпилептических препаратов.
Иногда высыпания, похожие на акне, могут быть симптомом других заболеваний, таких как розацеа, периоральный дерматит или фолликулит. Поэтому важна точная диагностика.
Куда идти и к кому обращаться? Важность диагностики
При появлении первых признаков акне, особенно если домашний уход не приносит результатов в течение 1-2 месяцев, необходимо обратиться к врачу-дерматологу. Именно этот специалист занимается диагностикой и лечением кожных заболеваний.
Почему так важно идти к врачу?
- Точный диагноз: Только врач может отличить акне от других, похожих по симптомам, заболеваний и определить его степень тяжести.
- Выявление первопричины: Дерматолог может заподозрить внутренние проблемы (например, гормональный сбой) и направить к смежным специалистам — эндокринологу или гинекологу-эндокринологу. Это особенно важно для взрослых женщин с поздним акне.
- Подбор адекватного лечения: Самолечение часто бывает неэффективным или даже вредным. Использование неподходящих средств может усугубить состояние кожи, привести к ожогам, пересушиванию или появлению рубцов.
- Контроль терапии: Лечение акне — процесс длительный, требующий регулярной коррекции. Врач будет отслеживать динамику и при необходимости изменять схему лечения.
Как часто нужно делать проверки? Первичный визит к врачу является отправной точкой. После назначения лечения повторные консультации обычно назначаются через 1-3 месяца для оценки эффективности терапии. В дальнейшем, при достижении ремиссии, рекомендуется посещать дерматолога 1-2 раза в год для профилактических осмотров и коррекции поддерживающего ухода. Если же акне связано с гормональными нарушениями, то визиты к эндокринологу или гинекологу будут проходить по индивидуальному графику.
Детальное описание процесса лечения
Лечение акне всегда комплексное и подбирается индивидуально в зависимости от степени тяжести, типа кожи и сопутствующих факторов.
1. Наружная терапия (при легкой и средней степени):
- Ретиноиды (адапален, третиноин): Считаются «золотым стандартом» в лечении акне. Они нормализуют процесс отшелушивания клеток, предотвращая образование комедонов, и обладают противовоспалительным действием. Требуют длительного применения (эффект заметен через 2-3 месяца).
- Азелаиновая кислота: Обладает антибактериальным, противовоспалительным и кератолитическим (отшелушивающим) действием. Хорошо переносится и может использоваться во время беременности.
- Бензоилпероксид: Мощный антибактериальный компонент, который эффективно борется с C. acnes. Может вызывать сухость и раздражение.
- Антибиотики для наружного применения (клиндамицин, эритромицин): Назначаются для уменьшения воспаления и количества бактерий. Всегда используются в комбинации с ретиноидами или бензоилпероксидом, чтобы избежать развития резистентности.
2. Системная терапия (при средней и тяжелой степени):
- Антибиотики (доксициклин, миноциклин): Назначаются курсом на несколько месяцев для подавления воспалительного процесса.
- Системные ретиноиды (изотретиноин): Самое эффективное средство для лечения тяжелых, устойчивых к другим методам терапии форм акне. Препарат воздействует на все звенья патогенеза: значительно уменьшает выработку кожного сала, нормализует кератинизацию, обладает мощным противовоспалительным и антибактериальным действием. Лечение проводится строго под контролем врача из-за наличия серьезных побочных эффектов и тератогенного действия (абсолютно противопоказан при беременности).
- Гормональная терапия: Комбинированные оральные контрацептивы (КОК) с антиандрогенным эффектом могут быть назначены женщинам для регуляции гормонального фона.
3. Косметологические процедуры (в качестве дополнения):
- Чистки лица (ультразвуковая, механическая): Помогают удалить комедоны. Должны выполняться только специалистом в условиях стерильности.
- Химические пилинги (салициловый, гликолевый, миндальный): Ускоряют обновление клеток, отшелушивают омертвевший слой эпидермиса, помогают в борьбе с комедонами и постакне.
- Фототерапия и лазерное лечение: Используются для уменьшения воспаления и борьбы с бактериями. Лазерные шлифовки эффективны для коррекции рубцов постакне.
4. Правильный домашний уход: Это основа успешного лечения. Он должен включать:
- Мягкое очищение: Дважды в день гелем или пенкой для проблемной кожи без агрессивных ПАВ.
- Увлажнение: Обязательный этап даже для жирной кожи. Лечебные средства часто сушат кожу, поэтому необходимо восстанавливать ее барьерные функции с помощью легких, некомедогенных увлажняющих кремов.
- Защита от солнца: Использование солнцезащитного крема (SPF 30-50) на ежедневной основе, так как многие лечебные компоненты повышают фоточувствительность кожи, а ультрафиолет может провоцировать воспаление и пигментацию.
Вопросы по теме Быстрые ответы
Что такое акне простыми словами? Это заболевание кожи, при котором поры забиваются кожным жиром и отмершими клетками, что приводит к появлению черных точек и воспаленных прыщей.
От чего появляется акне? Акне появляется из-за сочетания четырех факторов: избыточной выработки кожного сала, закупорки пор, размножения бактерий и воспаления. Основные триггеры — гормоны, генетика и стресс.
От чего появляется постакне? Постакне (рубцы и пигментные пятна) появляется в результате сильного или длительного воспаления, а также из-за неправильного лечения или самостоятельного выдавливания прыщей, что травмирует кожу.
Как называется тяжелая форма акне? Тяжелые формы акне имеют несколько названий, например, узловато-кистозное акне или конглобатное акне. Это состояния, при которых образуются крупные, болезненные, глубокие воспалительные элементы (узлы и кисты), оставляющие после себя рубцы.
Как понять, что у тебя акне? Если на коже (чаще всего на лице, спине, груди) постоянно присутствуют черные или белые точки (комедоны), красные воспаленные прыщи (папулы) и гнойнички (пустулы), то, скорее всего, это акне. Для точного диагноза следует обратиться к дерматологу.
Отчего возникает акне? Основная причина — гормональная стимуляция сальных желез, особенно в период полового созревания. Также роль играют наследственность, стресс, некоторые продукты питания и неправильный уход за кожей.
В чем разница между акне и прыщами? Акне — это название хронического заболевания кожи. Прыщ (или, медицинским языком, папула/пустула) — это отдельный элемент высыпания, являющийся симптомом этого заболевания. Говорить «у меня акне» — значит говорить о наличии болезни, а «у меня прыщ» — о появлении одного конкретного элемента.
Как выглядит акне 1 стадии? Акне 1 (легкой) стадии характеризуется наличием в основном закрытых (белые точки) и открытых (черные точки) комедонов. Может присутствовать несколько небольших воспаленных прыщиков (папул), но глубокие и болезненные элементы отсутствуют.
Можно ли вылечить акне? Да, акне успешно поддается лечению и контролю. Современная медицина позволяет добиться стойкой и длительной ремиссии (состояния, когда высыпаний нет) или полного излечения. Главное — вовремя обратиться к врачу и терпеливо следовать его рекомендациям, так как лечение требует времени.