Мигрень — это хроническое неврологическое заболевание, которое проявляется приступами интенсивной головной боли и существенно снижает качество жизни. В отличие от обычной головной боли, мигрень имеет сложный механизм развития, нередко сопровождается тошнотой, светобоязнью, звукофобией и может длиться от нескольких часов до нескольких суток. По данным Всемирной организации здравоохранения, мигрень входит в десятку заболеваний, наиболее сильно ограничивающих трудоспособность человека.
Несмотря на широкую распространённость, мигрень до сих пор часто недооценивается. Многие пациенты годами терпят боль, считая её «индивидуальной особенностью» или следствием усталости. Однако мигрень — это не просто симптом, а самостоятельное заболевание с генетической предрасположенностью и сложными нейробиологическими механизмами. Без правильной диагностики и лечения приступы могут учащаться, становиться более тяжёлыми и приводить к развитию хронической мигрени.
Особую сложность представляет то, что мигрень может проявляться по-разному: у одних пациентов она начинается с так называемой ауры, у других — без каких-либо предвестников. Заболевание встречается как у женщин, так и у мужчин, но женщины страдают мигренью в 2–3 раза чаще, что связано с гормональными факторами. В этой статье мы подробно разберём, что такое мигрень, почему она возникает, как её диагностируют, какой врач занимается лечением, и какие методы терапии и профилактики считаются наиболее эффективными на сегодняшний день.
Что такое мигрень: механизм развития заболевания
С точки зрения медицины, мигрень — это первичное головное болевое расстройство, связанное с нарушением работы центральной нервной системы и регуляции сосудистого тонуса. Ранее считалось, что мигрень обусловлена исключительно спазмом и расширением сосудов, однако современные исследования показали, что ключевую роль играет нарушение передачи нервных импульсов и повышенная чувствительность тройничного нерва.
Во время приступа мигрени происходит высвобождение нейропептидов, которые вызывают воспаление вокруг сосудов головного мозга. Это и приводит к пульсирующей боли, характерной для мигрени.
Основные факторы, провоцирующие мигрень
- Генетическая предрасположенность
- Гормональные колебания (менструальный цикл, беременность)
- Хронический стресс
- Недостаток сна или его избыток
- Резкие запахи, яркий свет, громкие звуки
- Некоторые продукты питания
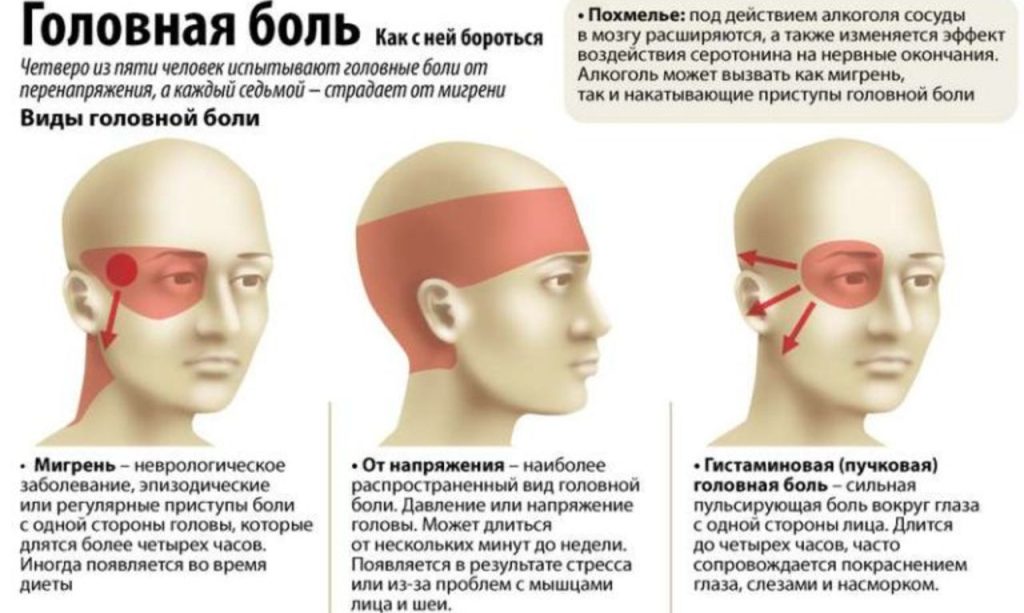
Симптомы мигрени: как отличить от обычной головной боли
Мигрень имеет характерные клинические признаки, по которым её можно отличить от других видов головной боли.
| Признак | Мигрень | Головная боль напряжения |
|---|---|---|
| Характер боли | Пульсирующая | Сдавливающая |
| Локализация | Одна половина головы | Вся голова |
| Сопутствующие симптомы | Тошнота, светобоязнь | Отсутствуют |
| Длительность | 4–72 часа | До нескольких часов |
У части пациентов развивается мигрень с аурой — состоянием, при котором за 20–60 минут до боли появляются зрительные, чувствительные или речевые нарушения.
Какой врач лечит мигрень
Основной специалист, занимающийся лечением мигрени, — невролог. Именно он проводит диагностику, определяет тип мигрени и подбирает индивидуальную схему лечения. В некоторых случаях могут потребоваться консультации:
- эндокринолога — при гормональных нарушениях;
- кардиолога — при сосудистых патологиях;
- психотерапевта — при стрессовых и тревожных расстройствах;
- офтальмолога — при зрительных симптомах.
Диагностика мигрени: какие обследования нужны
Диагноз «мигрень» ставится в основном на основании клинической картины и жалоб пациента. Однако для исключения других заболеваний могут назначаться:
- Неврологический осмотр
- МРТ или КТ головного мозга
- ЭЭГ (по показаниям)
- Анализы крови
- Ведение дневника головной боли
Современное лечение мигрени
Лечение мигрени делится на купирование приступов и профилактическую терапию.
Купирование приступа
- Нестероидные противовоспалительные препараты
- Триптаны
- Противорвотные средства
Профилактическое лечение
- Бета-блокаторы
- Антидепрессанты
- Противосудорожные препараты
- Моноклональные антитела к CGRP
Профилактика: как снизить частоту приступов мигрени
- Регулярный режим сна
- Управление стрессом
- Исключение индивидуальных триггеров
- Умеренная физическая активность
- Сбалансированное питание
FAQ — Часто задаваемые вопросы
Можно ли полностью вылечить мигрень?
Мигрень считается хроническим заболеванием, но при правильном лечении можно добиться длительной ремиссии.
Опасна ли мигрень для жизни?
Сама по себе мигрень редко угрожает жизни, но повышает риск инсульта при наличии факторов риска.
Помогают ли народные средства?
Они могут облегчить состояние, но не заменяют медикаментозное лечение.
Можно ли заниматься спортом при мигрени?
Да, умеренная физическая активность часто снижает частоту приступов.
Передаётся ли мигрень по наследству?
Да, генетическая предрасположенность играет значительную роль.
Итог
Мигрень — это серьёзное неврологическое заболевание, требующее профессионального подхода. Современная медицина располагает эффективными методами диагностики, лечения и профилактики, позволяющими контролировать болезнь и улучшать качество жизни.
При регулярных головных болях не откладывайте визит к неврологу — ранняя помощь значительно повышает эффективность терапии.