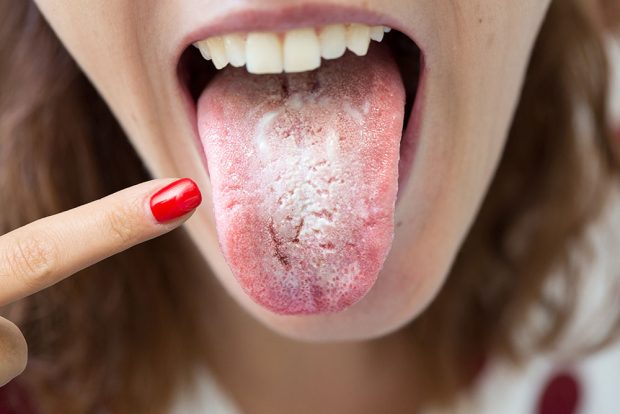
Молочница во рту, или оральный кандидоз, — это грибковая инфекция, вызванная разрастанием грибков рода Candida на слизистых оболочках ротовой полости. Заболевание может возникнуть у людей любого возраста, но наиболее часто встречается у младенцев, пожилых людей и пациентов с ослабленным иммунитетом.
В данной статье мы подробно разберем причины возникновения молочницы во рту, её симптомы, методы диагностики, лечения и профилактики.

Причины возникновения молочницы во рту
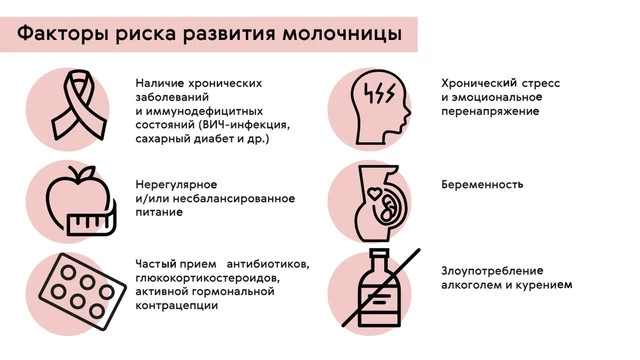
Грибки Candida в небольшом количестве присутствуют в организме каждого человека, не вызывая заболеваний. Однако при определенных условиях они начинают активно размножаться, что приводит к развитию кандидоза.
Факторы, способствующие развитию орального кандидоза:
- Ослабленный иммунитет (вследствие инфекционных заболеваний, стресса, хронических патологий).
- Длительный прием антибиотиков – они уничтожают полезные бактерии, контролирующие рост грибков.
- Гормональные изменения – беременность, диабет, гормональная терапия.
- Ношение зубных протезов – особенно если они подобраны неправильно или плохо очищаются.
- Стоматологические заболевания – кариес, гингивит, пародонтоз.
- Недостаточная гигиена полости рта.
- Дефицит витаминов (B12, железа, фолиевой кислоты).
- Курение и злоупотребление алкоголем – ослабляют местный иммунитет.
Симптомы молочницы во рту
Оральный кандидоз может проявляться по-разному, в зависимости от тяжести заболевания.
Основные признаки молочницы у взрослых:
✔ Белый творожистый налет на языке, щеках, деснах и небе.
✔ Зуд и жжение во рту.
✔ Болезненные ощущения при приеме пищи, особенно кислой и острой.
✔ Покраснение и отек слизистых оболочек.
✔ Неприятный вкус во рту.
✔ Кровоточивость при попытке снять налет.
Симптомы у детей:
✔ Отказ от груди или бутылочки (у младенцев).
✔ Беспокойство, плач, ухудшение сна.
✔ Белый налет во рту, который трудно убрать.
✔ Повышенная капризность при кормлении.
Диагностика кандидоза полости рта
Для подтверждения диагноза врач проводит ряд исследований:
- Осмотр ротовой полости – белый налет и воспаленные участки являются характерными признаками кандидоза.
- Микроскопическое исследование мазка – позволяет выявить грибки Candida под микроскопом.
- Посев на питательную среду – помогает определить вид грибка и его чувствительность к препаратам.
- Общий анализ крови – выявляет возможные причины кандидоза (анемия, диабет, снижение иммунитета).
- Анализ на уровень глюкозы в крови – для исключения диабета.
Методы лечения молочницы во рту
Лечение орального кандидоза зависит от возраста пациента, степени поражения слизистой и наличия сопутствующих заболеваний.
1. Противогрибковые препараты
✔ Местные средства (гели, растворы, спреи):
- Нистатин (раствор для полоскания)
- Клотримазол (раствор или таблетки для рассасывания)
- Мирамистин (антисептик с противогрибковым эффектом)
✔ Системные препараты (таблетки и капсулы):
- Флуконазол (назначается при тяжелых формах кандидоза)
- Итраконазол
2. Антисептические полоскания
✔ Раствор соды (1 ч. л. на стакан теплой воды).
✔ Отвары ромашки, шалфея, коры дуба.
3. Восстановление микрофлоры
После лечения рекомендуется применять пробиотики для нормализации баланса бактерий во рту и кишечнике.
4. Лечение молочницы у детей
У младенцев и маленьких детей лечение проводится с осторожностью. Обычно применяют:
✔ Протирание слизистой раствором соды или слабым раствором марганцовки.
✔ Кандид (раствор для обработки полости рта).
✔ Важно также стерилизовать соски, бутылочки, игрушки.
Какой врач лечит молочницу во рту?
В зависимости от возраста и состояния пациента лечением кандидоза занимаются следующие специалисты:
- Стоматолог – если молочница вызвана проблемами с зубами и гигиеной.
- Педиатр – при молочнице у младенцев.
- Терапевт – для взрослых пациентов с легкими формами заболевания.
- Инфекционист или иммунолог – если кандидоз является хроническим.
- Эндокринолог – если причиной заболевания стал сахарный диабет.
Профилактика молочницы во рту
Чтобы избежать развития кандидоза, важно соблюдать следующие правила:
✔ Регулярная гигиена полости рта – чистить зубы 2 раза в день, использовать антисептические ополаскиватели.
✔ Контроль питания – ограничить сладкое, исключить алкоголь и табак.
✔ Поддержка иммунитета – сбалансированное питание, закаливание, витамины.
✔ Гигиена у детей – стерилизация бутылочек, игрушек, сосок.
✔ Профилактические визиты к стоматологу – своевременное лечение кариеса и заболеваний десен.
✔ Контроль хронических заболеваний – особенно диабета, анемии, гормональных нарушений.
Молочница во рту – распространенное заболевание, которое при своевременной диагностике и правильном лечении не представляет серьезной угрозы. Однако игнорирование симптомов и самолечение могут привести к хроническому кандидозу и поражению других органов.
Соблюдение профилактических мер поможет избежать рецидивов и сохранить здоровье полости рта. Если у вас появились симптомы молочницы, не откладывайте визит к врачу!