Баланопостит — это воспаление головки полового члена (баланит) и крайней плоти (постит), которое может быть вызвано инфекциями, аллергическими реакциями, травмами или нарушениями гигиенических привычек. Это заболевание требует своевременного лечения, чтобы предотвратить осложнения и улучшить качество жизни пациента.
Причины баланопостита
Основные причины развития баланопостита включают:
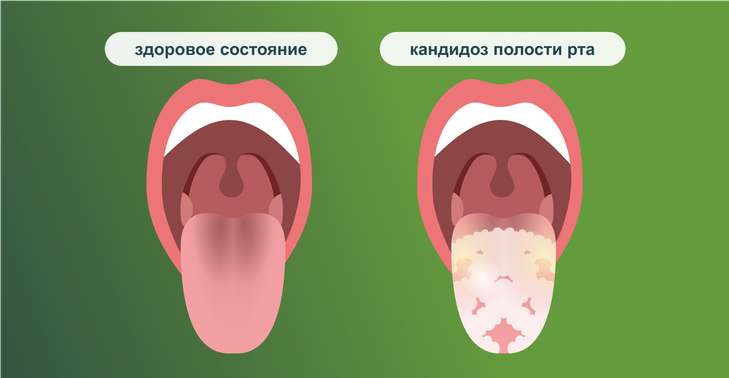
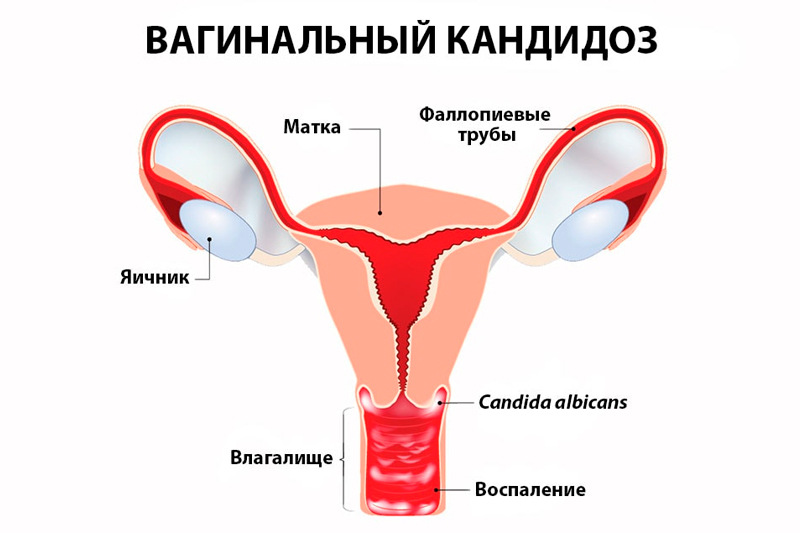
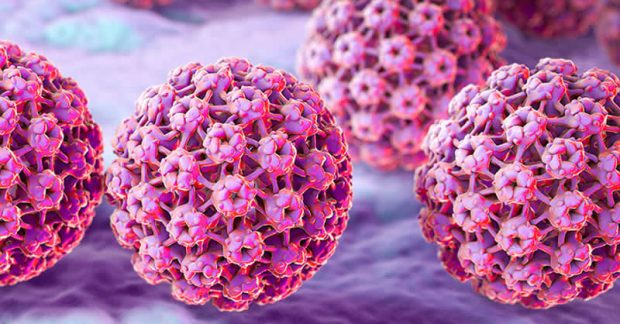
- Инфекционные агенты: бактерии, вирусы, грибы, передающиеся половым путём или возникающие при нарушении местной микрофлоры.
- Аллергические реакции: на средства личной гигиены, латекс, спермициды.
- Травмы: механические повреждения, ожоги, химические воздействия.
- Нарушения гигиенических привычек: редкое мытьё, накопление смегмы.
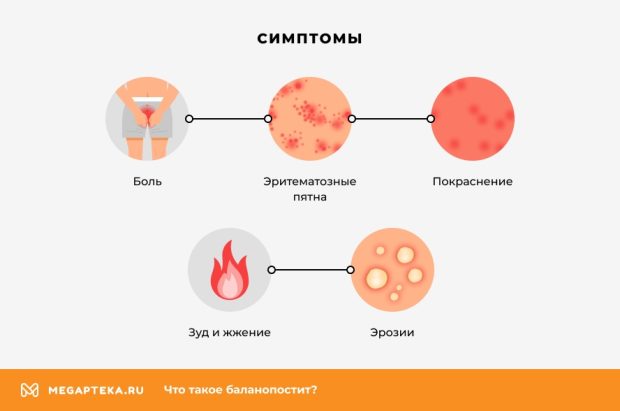
Симптомы заболевания
К основным симптомам баланопостита относятся:
- Покраснение и отёк головки полового члена и крайней плоти.
- Боль и зуд в области полового члена.
- Выделения из уретры, часто с неприятным запахом.
- Боль при мочеиспускании.
- Увеличение лимфатических узлов в паховой области.
Диагностика
Для постановки диагноза врач уролог проводит осмотр, собирает анамнез и может назначить дополнительные исследования:
- Микроскопия мазка из уретры.
- Посев на флору и чувствительность к антибиотикам.
- ПЦР-диагностика на инфекции, передающиеся половым путём.
- Общий анализ крови и мочи.
Лечение
Терапия баланопостита зависит от причины заболевания и может включать:
- Местное лечение: антисептические и противовоспалительные мази, кремы, растворы.
- Антибиотики: при бактериальной инфекции.
- Противогрибковые препараты: при грибковой инфекции.
- Противовирусные средства: при вирусной этиологии.
- Аллергические препараты: антигистамины, кортикостероиды.
- Хирургическое вмешательство: при фимозе или хроническом баланопостите может быть показано обрезание (циркумцизия).
Профилактика
Для предотвращения баланопостита рекомендуется:
- Соблюдать правила личной гигиены: регулярное мытьё полового члена с использованием нейтральных моющих средств.
- Использовать презервативы для предотвращения инфекций, передающихся половым путём.
- Избегать травм и раздражений в области полового члена.
- Своевременно обращаться к врачу при появлении симптомов заболевания.
1. Баланопостит заразен?
Баланопостит сам по себе не является заразным заболеванием, но инфекционные формы могут передаваться половым путём.
2. Можно ли вылечить баланопостит самостоятельно?
Нет, самолечение может привести к осложнениям. Необходим осмотр у уролога и назначение терапии в зависимости от причины воспаления.
3. Сколько длится лечение?
Продолжительность зависит от причины заболевания и тяжести воспаления. Обычно курс терапии составляет от нескольких дней до 2–3 недель.
4. Может ли баланопостит повторяться?
Да, особенно при хронических заболеваниях, нарушениях гигиены или повторном инфицировании.
5. Нужно ли делать обрезание при баланопостите?
Обрезание показано только при фимозе или хронических рецидивирующих формах баланопостита, когда другие методы неэффективны.