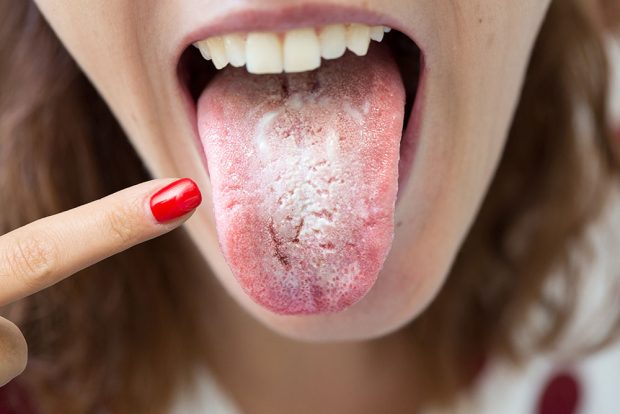
Кандидоз, более известный в народе как молочница, — это грибковое заболевание, вызванное чрезмерным ростом дрожжеподобных грибов рода Candida. Эти микроорганизмы присутствуют в микрофлоре организма большинства людей и при нормальных условиях не вызывают никаких проблем. Но при определённых обстоятельствах, когда нарушается баланс микрофлоры, Candida начинают активно размножаться, вызывая воспаление и неприятные симптомы.
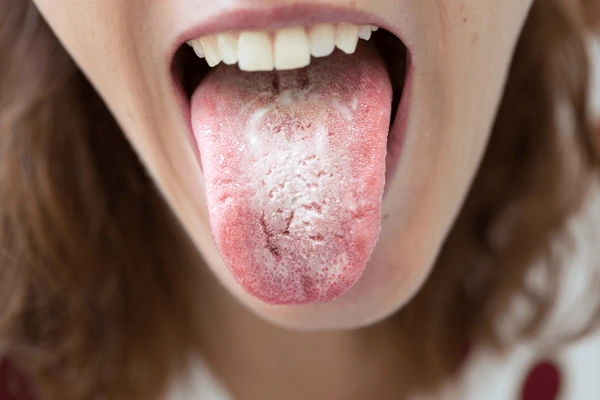
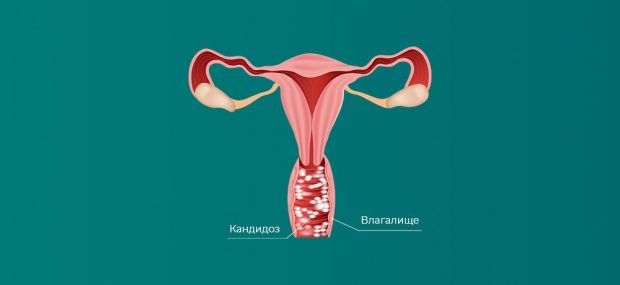
Это заболевание может проявляться в разных частях тела — от слизистой рта до кишечника, но чаще всего диагностируется вагинальный кандидоз у женщин. Он сопровождается жжением, зудом, выделениями белого цвета, а также дискомфортом при мочеиспускании или половом акте.
Как появилась наука о кандидозе: история и открытия
История изучения кандидоза уходит корнями в XIX век. В 1839 году немецкий врач Бернгард Гоппе впервые описал грибок, вызывающий заболевание, и назвал его Monilia albicans. Позже, в 1923 году, это название было изменено на Candida albicans, что и стало официальным медицинским термином, используемым до сих пор.
Наука о грибковых заболеваниях получила название микология и начала активно развиваться в XX веке с появлением микроскопов и методов культивирования микроорганизмов. Исследования показали, что грибы рода Candida являются частью нормальной флоры, но при снижении иммунитета, нарушении гормонального фона или приёмe антибиотиков могут становиться причиной воспалительных заболеваний.
Развитие микологии позволило не только диагностировать кандидоз, но и понять механизмы его развития, выявить факторы риска и создать эффективные противогрибковые препараты.
Почему так важна диагностика при подозрении на молочницу
Самолечение при молочнице — одна из главных ошибок. Многие женщины, заметив характерные симптомы, сразу покупают противогрибковые свечи, не понимая, что за симптомами кандидоза могут скрываться другие заболевания: бактериальный вагиноз, трихомониаз, хламидиоз и даже воспаления неинфекционного характера.
Диагностика у гинеколога позволяет:
- Подтвердить наличие грибка Candida лабораторно;
- Исключить другие инфекции;
- Оценить степень воспаления и подобрать адекватную терапию;
- Предотвратить рецидивы заболевания;
- Проверить, не распространяется ли инфекция на другие органы (кишечник, полость рта и пр.).
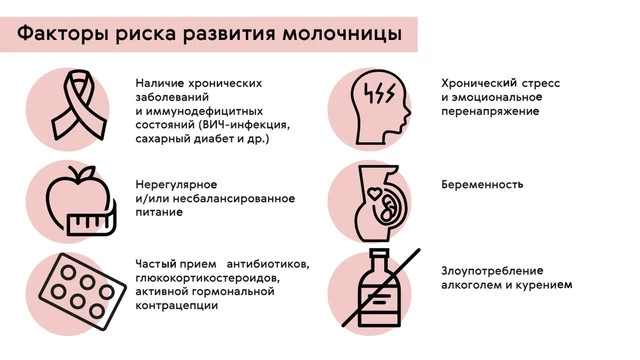
Диагностика особенно важна при хроническом или рецидивирующем кандидозе, а также у беременных женщин, пациенток с ослабленным иммунитетом, диабетом или после антибиотикотерапии.
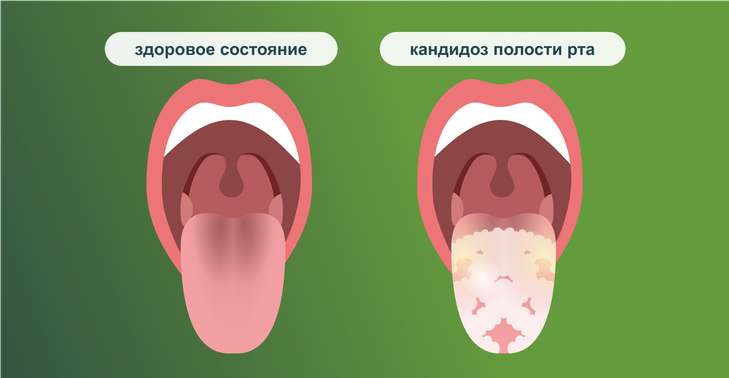
Кому необходима диагностика на кандидоз
Кандидоз — не только женская проблема. Он встречается и у мужчин, и у детей, и даже у новорождённых. Диагностика необходима:
- Женщинам с симптомами: зуд, творожистые выделения, покраснение слизистой;
- Мужчинам при появлении зуда и воспаления в области крайней плоти и головки полового члена;
- Людям, принимающим антибиотики или кортикостероиды;
- Пациентам с пониженным иммунитетом (например, при ВИЧ, онкологии);
- Беременным женщинам — кандидоз может передаться плоду во время родов;
- Тем, у кого молочница возвращается более двух раз в год.
Важно помнить: чем раньше заболевание диагностировано, тем проще и быстрее проходит лечение.
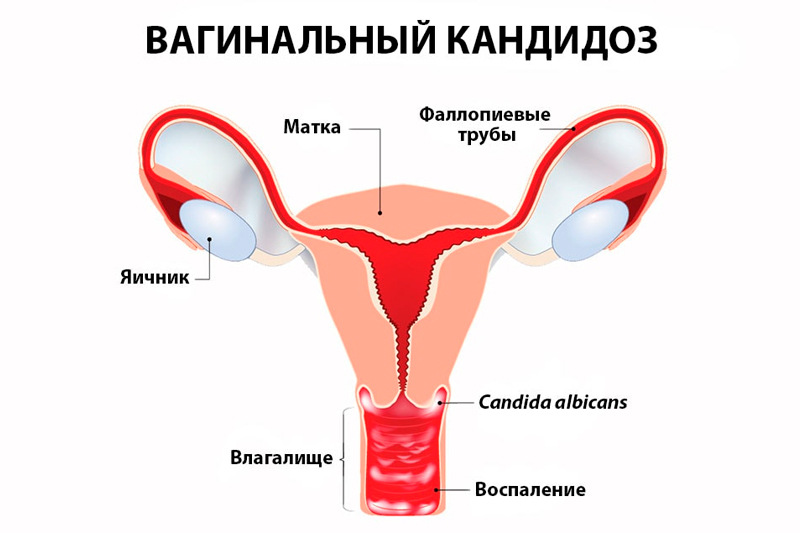
Как проходит лечение кандидоза
Лечение кандидоза зависит от формы заболевания, локализации и тяжести симптомов. Врач выбирает между местной и системной терапией, а также обязательно учитывает наличие сопутствующих заболеваний.
Основные этапы лечения:
- Подтверждение диагноза. Лабораторный мазок или посев на микрофлору подтверждают наличие грибка и его концентрацию.
- Назначение противогрибковых препаратов.
- Местные средства: вагинальные свечи, кремы, мази (например, с клотримазолом, нистатином, миконазолом).
- Системные препараты: таблетки или капсулы (флуконазол, итраконазол), назначаются при рецидивирующем или системном кандидозе.
- Коррекция микрофлоры. После курса терапии могут быть рекомендованы препараты для восстановления нормальной микрофлоры влагалища (пробиотики, эубиотики).
- Лечение полового партнёра. При необходимости партнёр также проходит лечение, даже если у него нет симптомов, чтобы избежать повторного заражения.
- Коррекция образа жизни. Важно нормализовать рацион, отказаться от избыточного употребления сладкого и дрожжевой пищи, восстановить иммунитет, уменьшить стресс.
- Профилактика. Повторное обследование через 1–2 недели после завершения лечения помогает убедиться в его эффективности.
Лечение обычно длится от 3 до 7 дней при остром кандидозе и до нескольких недель при хронической форме. Самолечение нередко приводит к переходу болезни в скрытую или хроническую форму, поэтому обращаться к специалисту нужно обязательно.
Вопросы по теме
Что такое контурная пластика?
Контурная пластика — это инъекционный метод коррекции возрастных изменений и форм лица с помощью наполнителей (филлеров), основанных на гиалуроновой кислоте и других веществах.
Сколько держится эффект от контурной пластики?
Эффект длится в среднем от 6 месяцев до 1,5 лет, в зависимости от области коррекции, особенностей организма и выбранного препарата.
Какие процедуры входят в контурную пластику?
Контурная пластика включает: увеличение губ, коррекцию скул, подбородка, носа, устранение носогубных складок, формирование чёткой линии овала лица.
Чем контурная пластика отличается от биоревитализации?
Биоревитализация направлена на улучшение состояния кожи за счёт увлажнения и стимуляции коллагеногенеза, а контурная пластика — на восстановление утраченных объемов и коррекцию формы лица.
Если вы заметили у себя признаки кандидоза, не стоит заниматься самолечением. Своевременное обращение к врачу, точная диагностика и правильное лечение помогут быстро избавиться от проблемы и избежать повторений. Заботьтесь о себе и доверяйте своё здоровье профессионалам.