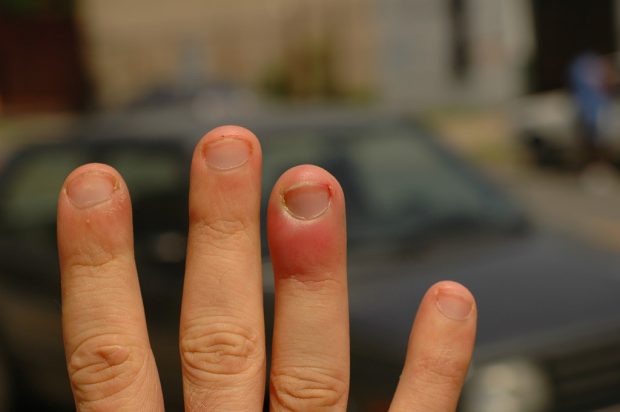
Паронихия — это воспаление тканей, окружающих ногтевую пластину. Заболевание может развиваться как на руках, так и на ногах, и часто сопровождается болью, покраснением, отёком и образованием гноя. Без своевременного лечения воспаление может распространиться вглубь, поражая сухожилия и кости. В этой статье мы подробно рассмотрим причины, симптомы и современные методы лечения паронихии, а также способы профилактики рецидивов.
Что такое паронихия
Паронихия — инфекционно-воспалительное заболевание кожи вокруг ногтя, чаще всего вызванное бактериями Staphylococcus aureus, стрептококками или грибами рода Candida. В зависимости от течения выделяют:
- Острую паронихию — развивается быстро, в течение 1–2 дней, сопровождается болью и гнойным воспалением.
- Хроническую паронихию — длительное воспаление, при котором кожа вокруг ногтя постоянно воспалена, шелушится и утолщается.
Причины паронихии
Основные факторы, вызывающие воспаление околоногтевого валика:
- Микротравмы при маникюре или педикюре;
- Обкусывание ногтей, заусенцев;
- Попадание инфекции через мелкие порезы и трещины;
- Длительное воздействие влаги и химических веществ (у работников клининга, медперсонала, парикмахеров);
- Грибковые инфекции ногтей (онихомикоз);
- Снижение иммунитета, сахарный диабет.
Симптомы паронихии
Классические признаки воспаления включают:
- покраснение и припухлость кожи вокруг ногтя;
- боль при нажатии и пульсация;
- повышение местной температуры;
- скопление гноя под кожей (при острой форме);
- деформация ногтя при хроническом течении.
Если воспаление не лечить, возможно развитие панариция — гнойного процесса в глубоких тканях пальца, требующего хирургического вмешательства.
Диагностика
Диагноз «паронихия» ставится на основании клинической картины. Для уточнения причины врач может назначить:
- бактериологический посев гнойного содержимого для определения возбудителя и чувствительности к антибиотикам;
- анализ на грибковую инфекцию (при подозрении на хроническую форму);
- анализ крови при обширных воспалениях.
Лечение паронихии
1. Консервативное лечение
На ранних стадиях применяются местные и системные противовоспалительные средства:
- Антисептики: растворы хлоргексидина, мирамистина, фурацилина для обработки воспалённой области;
- Мази с антибиотиками: левомеколь, банеоцин, линимент синтомицина;
- Противовоспалительные препараты: ибупрофен, диклофенак при выраженной боли и отёке;
- При грибковой природе: мази с клотримазолом, тербинафином или серными соединениями;
- Тёплые ванночки: с раствором соли и антисептиков для размягчения тканей и оттока гноя.
2. Хирургическое лечение
Если образовался гнойный очаг, требуется вскрытие и дренирование под местной анестезией. После удаления гноя рану промывают антисептиками, накладывают повязку с мазью, и назначают курс антибиотиков. Процедура выполняется амбулаторно и обычно не требует госпитализации.
3. Физиотерапия и восстановление
После снятия острого воспаления возможно применение физиопроцедур — УФ-облучения, УВЧ, лазеротерапии. Это ускоряет заживление и снижает риск повторного воспаления.
Домашний уход после лечения
- Держите руки и ноги в чистоте и сухости;
- Не удаляйте кутикулу самостоятельно — только мягкое отодвигание после размягчения;
- Используйте питательные масла и кремы для кожи рук и ногтей;
- Меняйте повязки и обрабатывайте область ногтя антисептиками до полного заживления;
- Избегайте контакта с бытовой химией без перчаток.
Профилактика паронихии
Чтобы избежать воспаления, придерживайтесь простых правил:
- Не обрезайте кутикулу слишком глубоко при маникюре;
- Дезинфицируйте инструменты перед использованием;
- Не грызите ногти и не вырывайте заусенцы;
- Используйте увлажняющие кремы и масла после контакта с водой;
- При хронических микозах — своевременно лечите грибок ногтей.
FAQ: часто задаваемые вопросы о лечении паронихии
Можно ли лечить паронихию дома? Лёгкие формы можно лечить дома с помощью антисептиков и мазей с антибиотиком, но при гное или сильной боли нужно обратиться к врачу. Сколько длится лечение паронихии? При раннем обращении — 5–7 дней, при гнойных формах или хирургическом вмешательстве — до 2–3 недель. Можно ли делать маникюр во время воспаления? Нет. До полного заживления любые косметические процедуры противопоказаны, чтобы не занести инфекцию повторно. Помогают ли ванночки с солью или содой? Да, они могут уменьшить воспаление и боль, но не заменяют медикаментозное лечение. Что делать, если паронихия часто повторяется? Нужно проверить уровень сахара в крови, исключить грибковую инфекцию и укрепить иммунитет.
Заключение
Лечение паронихии требует комплексного подхода: правильной антисептики, приёма антибиотиков или противогрибковых средств, а иногда — хирургической помощи. Главное — не пытаться самостоятельно вскрывать гной и не игнорировать первые симптомы. Своевременное обращение к врачу позволяет избежать осложнений и сохранить здоровье ногтей.
Совет дерматолога: после любого воспаления ногтевого валика уделяйте особое внимание гигиене и мягкому уходу за кутикулой. Это поможет предотвратить рецидив паронихии и сохранить здоровье ногтей.